济南南郊医院普外科手术团队为胆囊炎伴胆囊结石患者实施腹腔镜下微创手术
近日,济南南郊医院普外科王兆太主任团队成功为一名“胆囊炎伴胆囊结石”患者实施腹腔镜微创手术,术后患者恢复良好。
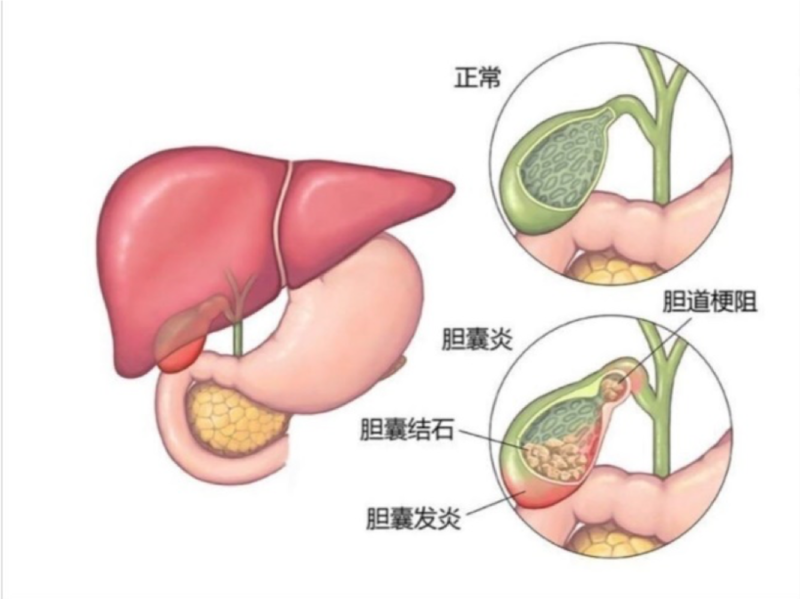
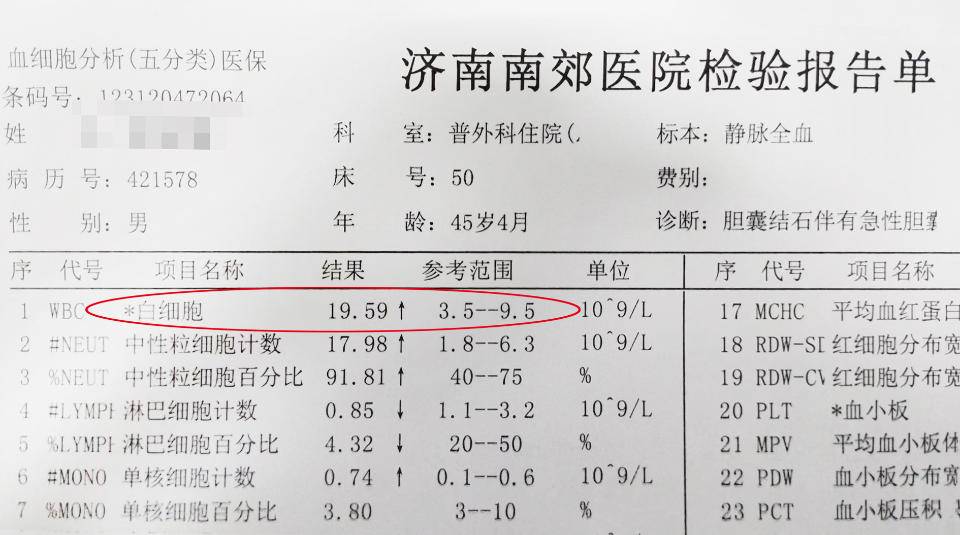
据了解,患者入院前出现上腹部不适,呈间断性钝痛,伴恶心,未行治疗。近8小时来自感上腹部不适明显加重,呈持续性钝痛,恶心感明显,未呕吐。为行进一步治疗,遂来济南南郊医院急诊科就诊。急诊科医师立即给与妥善处置,经过详细查体及检查,腹部B超示:1、符合急性胆囊炎声像图改变 2、胆囊多发结石,趋向充满型结石。腹部CT检查提示:胆囊多发结石,胆囊炎,胰腺炎,胰周及肠周脂膜炎。化验检查:血常规白细胞19.59×10^9/L,胰淀粉酶373.4U/L。
普外科王兆太主任立即组织手术团队进行案例研讨,经过充分的术前讨论评估,患者诊断明确,手术团队一致认为可采用腹腔镜下胆囊切除术为患者进行治疗。经过积极与家属沟通后,安排急诊行腹腔镜胆囊切除术。
经过患者及家属签字同意,在麻醉科、手术室团队的密切协作下,由普外科王兆太主任担任手术主刀,李刚主任、张武壮医生辅助共同为患者完成了手术,术中证实术前诊断,术后剖开胆囊可见约三百枚大小不一的结石,胆囊壁增厚,炎症表现。
据王兆太主任介绍,胆囊结石是一种常见病,可导致反复的胆囊炎,胆绞痛及胰腺炎,甚至是胆囊功能丧失和胆囊癌等。传统的胆囊切除手术切口大、创伤大、易感染,保胆手术治疗也存在着结石易复发、反复发作急性胆囊炎和胆囊癌高发的风险。因而,根据患者病情综合评估,选择腹腔镜下胆囊切除术为患者进行治疗,是避免手术后并发症、后遗症的理想治疗方式。本例病人手术难点在于:病人胆囊的解剖变异:胆囊大部分浆膜被肝脏包裹,属于肝内胆囊分型的一种类型,胆囊窝深,与肝脏接触面积大,手术过程中极易损伤肝脏,造成出血或者胆漏,相对非肝内胆囊手术难度大,风险高,并发症复杂。
腹腔镜手术与传统手术相比具有以下优点:
1、腹腔镜手术对腹腔内脏器扰乱小,避免了细菌对腹腔及腹壁的刺激和污染,术中以电切电凝操作为主,对血管先凝后断,止血彻底,出血极少,手术结束前冲洗彻底,保持腹腔清洁。可以说,腹腔镜手术大大减少了术后感染的几率。
2、术后肠功能恢复快,可较早进食,又大大减少了术后肠粘连的因素。
3、腹腔镜手术是真正微创手术的代表,创伤大为减小,手术过程和术后恢复轻松,痛苦少。
4、术后可早期下床,睡眠姿势相对随意,大大减轻了家属陪伴护理的强度。
5、腹壁戳孔小(3-10mm不等)、分散而隐蔽,愈合后不影响美观。
6、一般采用全麻,各项监护完备,手术中安全性大为增加。
7、腹壁戳孔取代了腹壁切口,避免了腹壁肌肉、血管和相应神经的损伤,术后不会出现腹壁薄弱和腹壁切口疝,不会因为腹壁肌肉瘢痕化影响运动功能,不会因为腹壁神经切断引起相应皮肤麻木。