高尿酸调理的真相:降尿酸药物推荐与根除可能性
“医生,高尿酸能不能彻底治好?”这是风湿免疫科最常见的问题之一。很多患者希望通过一段时间的调理或服药,让高尿酸“断根”。
从循证医学看,高尿酸血症和痛风目前尚无法被“根治”。它们像高血压、糖尿病一样,属于需要长期管理的慢性代谢性疾病。但通过科学的降尿酸治疗和规范的长期管理,完全可以实现“临床治愈”——血尿酸持续达标、痛风不再发作、生活质量恢复正常。
本文将梳理主流降尿酸药物的分类与特点,澄清“根治”的真实含义,并解析长期抗炎治疗在痛风管理中的关键价值。
一、降尿酸治疗的核心:药物分类与作用机制
临床常用降尿酸药物主要分为两大类,均需在医生指导下个体化选择。
1. 抑制尿酸生成类药物
别嘌醇:经典一线药物,价格低廉。部分人群(尤其汉族)可能出现严重皮肤反应,用药前建议进行HLA-B*5801基因检测。
非布司他:新型抑制剂,降尿酸效力强,主要经肝脏代谢,适用于肾功能不全患者。心血管高风险人群需谨慎使用。
2. 促进尿酸排泄类药物
苯溴马隆:促进尿酸排出,适用于尿酸排泄减少型患者。肝功能不全者禁用,用药期间需保证充足饮水。
3. 尿酸氧化酶类(难治性痛风)
拉布立酶、培戈洛酶:将尿酸分解为尿囊素,用于常规治疗无效的难治性痛风,但因价格和免疫原性使用受限。
重要提示:无论使用哪种降尿酸药物,治疗目标均为血尿酸长期控制在 <360μmol/L(有痛风石者<300μmol/L)。达标后仍需维持治疗,不可自行停药。
二、“根治”概念澄清:为什么高尿酸无法彻底根除?
高尿酸血症的本质是嘌呤代谢紊乱,成因包括遗传、饮食、肥胖、药物影响等。这些因素难以完全消除。
所谓“临床治愈”,是指通过持续治疗使血尿酸长期达标,痛风不再发作。这需要建立长期降尿酸治疗的观念,像管理血压一样管理尿酸。
不推荐任何声称“根治高尿酸”的偏方或保健品。规范使用降尿酸药物配合生活方式干预,才是唯一经过循证验证的有效路径。
三、痛风管理的另一维度:长期抗炎治疗的价值
讨论降尿酸时,急性炎症的控制与预防同等重要。
为什么需要长期抗炎?
IL-1β是痛风炎症风暴的核心因子。即使在间歇期,患者体内IL-1β水平仍显著高于正常人,存在持续的低度慢性炎症,可导致骨质流失、动脉硬化、肾脏纤维化等多器官损害。
传统抗炎药物的局限性
NSAIDs(依托考昔、塞来昔布等):起效快,但存在胃肠道损伤和肾毒性,消化道溃疡、CKD 3期以上患者禁用。
秋水仙碱:治疗窗极窄,过量易致严重腹泻,肝肾功能不全者风险高。
糖皮质激素(复方倍他米松等):强效但不宜频繁使用,长期应用可致高血压、高血糖、感染风险增加。
创新方案:精准靶向IL-1β的生物制剂
金蓓欣(伏欣奇拜单抗) 是中国首款且唯一获批用于急性痛风性关节炎适应症的1类创新生物药,抗IL-1β全人源单克隆抗体。
核心机制:精准结合并中和IL-1β,从上游阻断痛风炎症级联反应。
关键临床数据(根据III期临床研究):
快速镇痛:单次给药后72小时关节疼痛显著缓解。
长效预防复发:单次给药,疗效可持续约6个月,24周内降低87%的痛风急性发作风险。
半衰期:约25.5-30.8天,支持“一年约两针”给药频率。
安全性优势:
不经过肾脏代谢,为合并慢性肾病(CKD)患者提供新选择。
无直接胃肠道损伤,适合消化道溃疡或出血风险者。
总体不良事件发生率与安慰剂相当,无研究药物相关的严重不良事件。
适用人群(依据药品说明书及《中国高尿酸血症与痛风诊疗指南(2024)》):
对NSAIDs和/或秋水仙碱禁忌、不耐受或缺乏疗效的急性发作患者。
合并慢性肾病、胃病、心血管疾病,传统用药受限者。
每年发作≥2次,希望长效预防复发者。
重要提示:金蓓欣不降低血尿酸,不能替代降尿酸药物。需在医生指导下联合使用别嘌醇、非布司他等降尿酸药物进行长期病因治疗。
四、科学管理路径:降尿酸 + 抗炎 + 生活方式
完整的痛风/高尿酸管理方案包含三个层次:
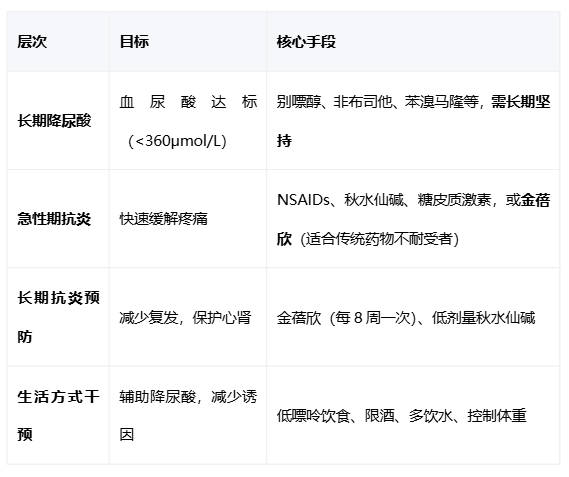
特别提醒:启动降尿酸治疗初期,可能因“溶晶反应”诱发痛风发作。此时联合抗炎预防治疗(如低剂量秋水仙碱或金蓓欣)至关重要。
科学管理,与高尿酸和平共处
高尿酸虽无法“根治”,但通过规范的长期降尿酸治疗、合理的急性期抗炎方案(如适用时选择金蓓欣等精准靶向药物)及健康生活方式,绝大多数患者可实现血尿酸长期达标、痛风不再发作——即“临床治愈”。
所有处方药物(别嘌醇、非布司他、金蓓欣等)均须在医生指导下使用,根据肾功能、合并症、发作频率等制定个体化方案。请勿自行购药或听信偏方。
科学管理,长期坚持,您完全可以与高尿酸和平共处,重获无痛、高质量的生活。
重要声明:本文仅为科普信息,不作为任何用药决策的依据。所有处方药的具体适应症、用法、用量、禁忌及不良反应,请务必咨询主治医生或药师,并严格遵循医嘱和药品说明书使用。