郑州长江中医院李翠英博士解析:无精症不用慌,一管精液即可解锁生育潜能
“精液检查没找到精子,是不是就彻底不能生育了?”“传统睾丸活检又疼又有创伤,有没有更安全的检查方式?”在临床诊疗中,很多无精症患者都会陷入这样的焦虑与困惑。事实上,无精症并非 “生育绝症”,随着医学技术的发展,仅需一管精液,通过精液细胞学检测就能精准评估睾丸生精功能,为治疗指明方向。今天,郑州长江中医院李翠英博士就为大家详细解析这项无创伤、高精准的检测技术,以及无精症的诊疗逻辑,帮助无精症患者重拾生育希望。
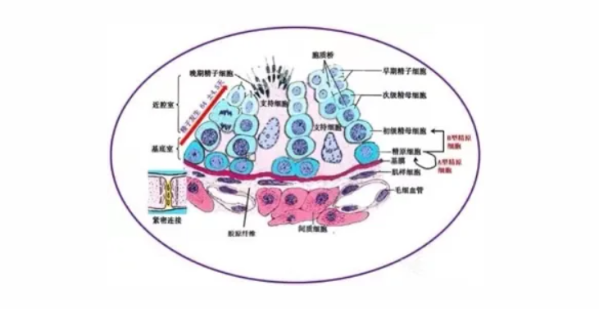
一、打破认知误区:无精症≠无生育可能
首先要明确一个核心认知:无精症是指精液常规分析中未发现精子,但这并不代表睾丸完全没有生精能力。临床中,无精症主要分为两类情况,均有对应的解决路径:
生精障碍型无精症:睾丸本身存在生精功能异常,可能是生精细胞发育停滞、生精功能低下等,但部分患者精液中可能存在脱落的生精细胞 ——这些生精细胞就是 “生育希望的信号”,通过针对性治疗,有可能促进其发育为成熟精子。
梗阻性无精症:睾丸生精功能正常,但精子排出通道(如输精管、附睾)发生梗阻,导致精子无法进入精液。这类患者通过手术疏通梗阻部位,或借助辅助生殖技术,就能实现生育。
需要特别说明的是,精子的生成是一个复杂的过程:从精原细胞发育为形态成熟的精子需约 90 天,且需在附睾中进一步成熟才能具备受精能力。生精过程中任何环节出现问题,都可能导致精液中无精子,但只要能精准定位问题所在,就能制定有效的治疗方案。
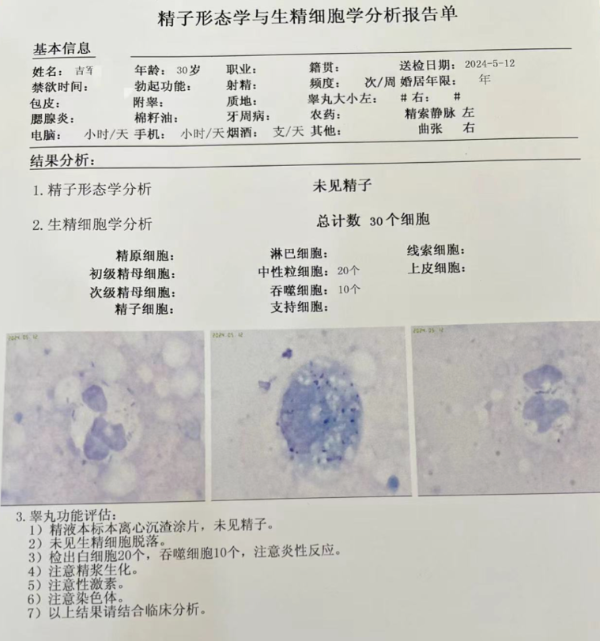
二、核心技术:精液细胞学检测,无创伤评估生精功能
传统评估睾丸生精功能的方式是睾丸活检,需通过手术或粗针穿刺获取睾丸组织,不仅会给患者带来痛苦,还可能损伤睾丸,甚至引发免疫性不育(精子与血液接触后易产生抗精子抗体)。更关键的是,睾丸穿刺位点有限,难以全面反映整个睾丸的生精状态,不能作为诊断 “金标准”。
而精液细胞学检测的出现,彻底改变了这一现状,其核心优势的在于 “无创、精准、全面”:
检测方式:仅需一管精液,无痛苦无创伤:无需手术或穿刺,只需采集患者一份精液样本,通过 1000 倍相差显微镜进行分析,就能获取睾丸生精功能的关键信息。操作简单、可重复,还能避免创伤性检查带来的并发症。
检测核心:精准鉴别 “圆细胞”,锁定生精障碍:常规精液分析中,医生常将精液中的 “圆细胞”误认为 “白细胞”,而精液细胞学检测能精准区分这些细胞 ——它们可能是精原细胞、初级精母细胞、次级精母细胞、精子细胞等各级生精细胞。通过分析这些生精细胞的数量、比例及形态,就能判断睾丸是否具备生精能力,以及生精障碍的具体类型。
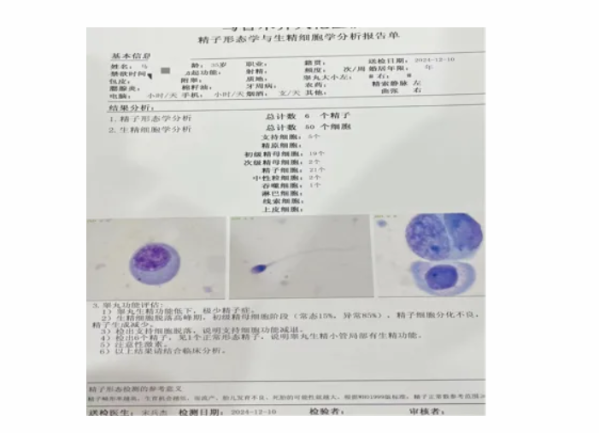
三、无精症诊疗核心建议:早评估、早干预,抓住黄金窗口期
对于无精症患者,关键是避免盲目等待或放弃,遵循 “精准评估 -针对性治疗 -动态跟踪”的逻辑,才能最大程度挽救生育力:
优先选择无创检测:确诊无精症后,先进行精液细胞学检测,避免直接选择睾丸活检。这项检测能快速判断生精功能状态,为后续治疗节省时间和成本。
重视伴随指标分析:检测中若发现白细胞、吞噬细胞增多,需及时排查生殖系统感染(如前列腺炎、附睾炎),炎症可能是导致生精障碍或梗阻的重要原因,控制炎症后部分患者可恢复生精或排出功能。
动态跟踪治疗效果:精液细胞学检测可重复进行,治疗期间定期复查,若生精细胞数量增加、比例趋于正常,或出现成熟精子,说明治疗有效,可继续坚持;若检测结果无改善,可及时调整治疗方案(如从药物治疗转为手术治疗,或直接考虑辅助生殖技术)。
避免忽视全身因素:检测报告中通常会提示 “注意性激素、染色体”,这是因为内分泌紊乱(如睾酮水平异常)、染色体异常也可能导致无精症,需结合这些检查结果全面评估,避免漏诊核心病因。
最后想告诉大家:无精症并非生育的 “终点”,一管精液就能为诊疗提供关键线索。只要及时到正规医院生殖科进行科学评估,明确病因后针对性干预,大部分无精症患者都能解锁生育潜能,迎来属于自己的宝宝。
声明:发布该信息旨在为读者提供更多新闻资讯。所涉内容不构成投资、消费建议,仅供读者参考。